Za bolnike
Sodelovanje v kliničnih raziskavah
Kaj so klinične raziskave?
Proučevanje zdravja in bolezni (raka) pri ljudeh imenujemo klinične raziskave. Sem se uvrščajo različni raziskovalni pristopi, s katerimi iščemo vzroke za nastanek raka in proučujemo možnosti novih in boljših načinov preprečevanja, zgodnejšega odkrivanja ter učinkovitejšega in varnejšega zdravljenja raka.

Klinične raziskave na področju onkologije - knjižica
Proučevanje zdravja in bolezni (tudi raka) pri ljudeh imenujemo klinične raziskave. Te zajemajo različne pristope za odkrivanje vzrokov nastanka raka ter razvoj boljših načinov preprečevanja, zgodnjega odkrivanja in učinkovitejšega ter varnejšega zdravljenja.

Klinične raziskave na področju onkologije - zgibanka
Zgibanka na kratko predstavlja pomen in potek kliničnih raziskav v onkologiji ter njihovo vlogo pri razvoju novih načinov zdravljenja. Poudarja tudi varnost in vlogo bolnikov pri sodelovanju.
Zakaj so klinične raziskave pomembne?
Zdravniki in znanstveniki si prizadevajo razviti nove, boljše načine obravnave raka. Poleg proučevanja in uvajanja novih, učinkovitejših in varnejših načinov zdravljenja so klinične raziskave na področju onkologije usmerjene tudi v iskanje učinkovitih načinov za preprečevanje nastanka raka, izboljšanje diagnostike ter rehabilitacije. Raziskovalna dejavnost je na področju onkologije v zadnjih letih zelo intenzivna. Vključuje vsa področja, ki so del celostne obravnave bolnikov z rakom, pa tudi zdravih oseb s povečanim tveganjem za nastanek raka. Na področju razvoja novih zdravljenj so skrbno načrtovane klinične raziskave edina in najvarnejša pot za preskušanje novih oblik zdravljenja ter uvajanje kakršnih koli novih metod v obravnavo različnih bolezni, tudi raka. Omogočajo napredek, ki je podprt z dokazi. Vsi postopki, ki jih danes na področju onkologije uporabljamo pri vsakodnevnem delu, od preprečevanja do diagnostike in zdravljenja, slonijo na izsledkih kliničnih raziskav. Zato govorimo o obravnavi, ki je podprta z dokazi.
Pomen kliničnih raziskav v onkologiji
Vsa sodobna onkološka zdravljenja so plod številnih kliničnih raziskav. Spoznanja, ki izhajajo iz kliničnih raziskav, so omogočila velik napredek v zdravljenju raka. Tako je danes rak, ki je bil še do nedavnega neozdravljiva, usodna bolezen, za številne bolnike postal zazdravljiva, kronična bolezen, številnim pa sodobna zdravljenja omogočajo tudi ozdravitev.
Uspešnost ali neuspešnost določenega zdravljenja pri posameznem bolniku ne pove dosti o boljši ali slabši splošni učinkovitosti določene oblike zdravljenja raka. Kakšna je dejanska učinkovitost nove oblike zdravljenja v primerjavi z do zdaj uporabljenim, standardnim zdravljenjem, lahko preverimo samo z neposredno primerjavo novega in starega načina zdravljenja pri zadostno velikem številu bolnikov. To izvajamo v kliničnih raziskavah. Samo izsledki skrbno načrtovanih kliničnih raziskav, ki temeljijo na dovolj velikem številu bolnikov, nam lahko povedo, kakšna obravnava in katero zdravljenje je boljše, učinkovitejše, ima manj neželenih učinkov in/ali se lažje prenaša.
Kakšne vrste kliničnih raziskav poznamo?
Poznamo več vrst kliničnih raziskav. V grobem jih razdelimo na opazovalne in preiskovalne, slednjim rečemo tudi klinična preskušanja.
V opazovalnih kliničnih raziskavah bolnike opazujemo in zbiramo različna opažanja. Izsledki takšnih raziskav nam pomagajo pri razumevanju nastanka in razvoja raka ter prepoznavanju možnih dejavnikov, ki vplivajo na odzive na zdravljenje. Prepoznamo lahko določene znake ali simptome, ki nakazujejo na prisotnost raka. Odkrijemo lahko podrobnosti, ki postavljajo temelje za uvajanje novih načinov obravnave ali prepoznamo značilnosti bolnikov, ki so pomembne pri napovedovanju učinkovitosti določenega zdravljenja in so nam zato v pomoč pri izboru optimalnega zdravljenja za posameznega bolnika.
V preiskovalnih kliničnih raziskavah (klinična preskušanja) preverjamo, ali je nov način preprečevanja, odkrivanja ali zdravljenja tako učinkovit in varen, da ga lahko prenesemo v vsakodnevno obravnavo bolnikov. Poleg kirurških, obsevalnih in drugih postopkov pri celostni oskrbi bolnikov z rakom se v kliničnih preskušanjih najpogosteje preskušajo različne oblike sistemskega zdravljenja. Sistemsko zdravljenje vključuje zdravila v obliki tablet ali injekcij. Zdravilo je lahko eno ali pa gre za kombinacijo več zdravil, ki jih bolnik prejema samostojno ali sočasno z obsevanjem.

Klinična preskušanja zdravil potekajo v fazah
Preden se zdravilo prvič uporabi pri ljudeh, mora dokazati zahtevano stopnjo varnosti in učinkovitosti v predkliničnih raziskavah v laboratoriju. Če se v predkliničnih raziskavah izkaže, da zdravilo ni učinkovito in varno, se njegov razvoj ustavi in takšno zdravilo nikoli ni uporabljeno pri ljudeh.
Vsaka naslednja faza preskušanja zdravila temelji na podatkih iz prejšnje faze in jih nadgrajuje.
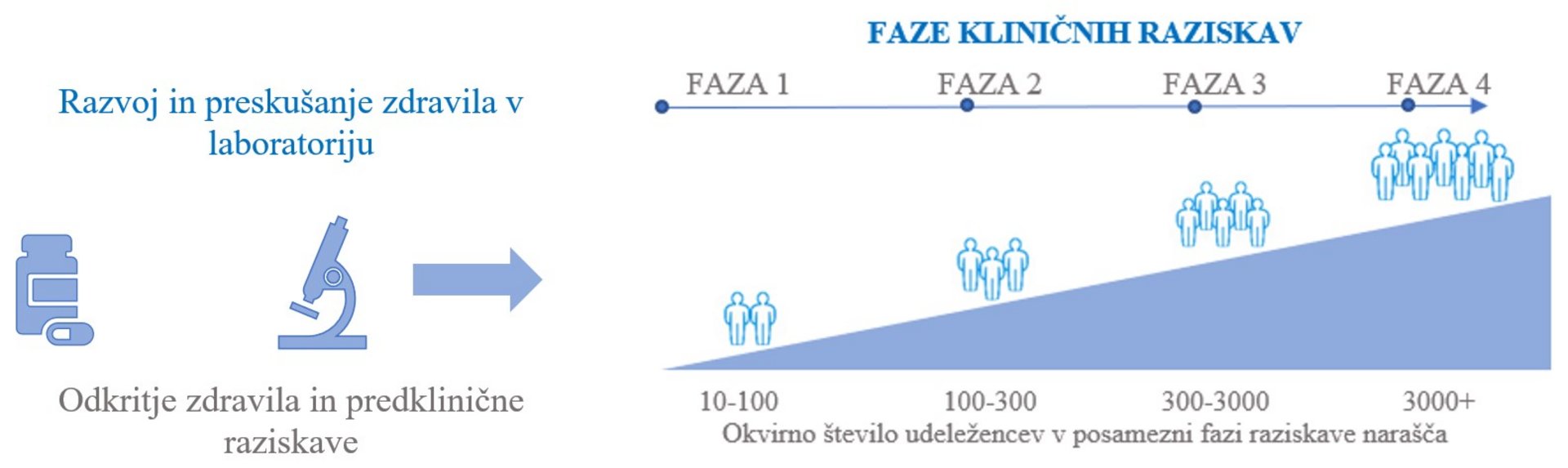
Klinično preskušanje pri ljudeh poteka v več fazah, ki si sledijo zaporedoma.
4 faze kliničnih raziskav
Zdravilo, ki je uspešno prestalo predklinična testiranja, nadaljuje testiranje v kliničnem preskušanju faze I. To je faza, v kateri je zdravilo ali kombinacija zdravil prvič uporabljena pri ljudeh. Raziskave te faze so zelo zahtevne in se izvajajo samo v izbranih onkoloških centrih. Vanje je navadno vključeno manjše število bolnikov (po navadi le nekaj 10). Namen te faze preskušanja je ugotoviti, kako bo zdravilo vplivalo na človeka in kaj se z zdravilom oziroma zdravili zgodi v človeškem telesu, predvsem, kako se po telesu razporedijo, kako se presnavljajo in iz telesa izločajo. Poudarek te faze je potrditev varnosti zdravil pri ljudeh.
Zdravila, ki uspešno prestanejo fazo I, lahko vstopijo v klinično preskušanje faze II. V fazo II je vključenih večje število bolnikov (navadno do 100). Tudi v tej fazi preskušanja se natančno spremljajo morebitni neželeni učinki, glavni namen te faze preskušanja pa je ocena protirakave učinkovitosti in opredelitev najustreznejšega odmerjanja zdravila oziroma kombinacije zdravil. Če se zdravljenje pri zadostnem številu bolnikov izkaže za učinkovito in varno, lahko zdravilo preide v fazo III kliničnega preskušanja.
V fazi III se novo zdravljenje primerja z do zdaj znanim standardnim zdravljenjem. Glavni namen te faze je primerjava učinkovitosti novega v primerjavi z obstoječim zdravljenjem. Še naprej se podrobno spremlja varnost, dodatno pa tudi kakovost življenja bolnikov. V raziskave te faze je navadno vključenih veliko število bolnikov (več 100 do nekaj 1000). Da se zagotovi čimprejšnji nabor tako velikega števila bolnikov, takšne raziskave sočasno pogosto potekajo v več onkoloških centrih, lahko tudi v različnih državah. Za takšne raziskave pravimo, da so mednarodne in multicentrične. Bolniki so naključno dodeljeni v eno od skupin zdravljenja. Ena skupina prejema novo zdravljenje, druga pa standardno zdravljenje. Bolniki so v skupine uvrščeni naključno. Postopek naključnega razporejanja imenujemo randomizacija in omogoča nepristransko in enakomerno razporeditev bolnikov. Glavni namen te faze je potrditi, da je novo zdravljenje učinkovitejše ali vsaj enako učinkovito od dosedanjega standardnega zdravljenja in ima manj neželenih učinkov. Izsledki te faze raziskav so temelj za prenos novega zdravljenja v vsakodnevno oskrbo bolnikov, so temelj za spremembo smernic zdravljenja določene bolezni. Na podlagi rezultatov te faze pristojni organi v državi oziroma na evropski ravni po dodatni, podrobni proučitvi vseh zbranih meritev in podatkov odobrijo zdravilo oziroma zdravljenje za vsakodnevno uporabo.
Klinično preskušanje faze IV se izvaja po tem, ko je zdravilo že odobreno za vsakodnevno uporabo, je potrjeno učinkovito in varno. Gre za dolgoročno spremljanje poznih ali morebitnih redkih neželenih učinkov na širši populaciji bolnikov. Bolniki, ki so vključeni v to fazo kliničnega preskušanja, prejemajo standardno zdravljenje. Izsledki teh raziskav so pomembni predvsem pri optimizaciji zdravljenja nadaljnjih bolnikov.
Pogosta vprašanja
Zakaj sodelovati v klinični raziskavi? Kakšne so prednosti in slabosti?
Bolniki se odločijo za sodelovanje v kliničnih raziskavah iz različnih razlogov.
Ena od prednosti sodelovanja je, da lahko v okviru klinične raziskave prejmejo novo, učinkovito zdravilo oz. zdravljenje, še preden je to zdravilo/zdravljenje vključeno v priporočila za vsakodnevno obravnavo bolnikov, to pomeni, še preden postane del standardne obravnave. Včasih za določeno vrsto raka še ni na voljo učinkovitega standardnega zdravljenja, vendar pa določeno zdravljenje, ki kaže potencialno učinkovitost, lahko bolnik prejme v klinični raziskavi. Danes zelo učinkovito zdravilo, kot je cisplatin, s katerim ozdravi večina bolnikov z napredovalim rakom mod, so številni moški pred desetletji prejeli prav v kliničnih raziskavah. Zdravljenje jim je omogočilo ozdravitev. Seveda niso vsa zdravila v preskušanju tako učinkovita, pa vendar jih ni malo. Nova zdravila v preskušanju morajo biti učinkovitejša ali varnejša od trenutno uveljavljenih načinov zdravljenja ali pa morajo bolnikom omogočati boljšo kakovost življenja, da takšno zdravljenje regulatorni organi odobrijo za zdravljenje v vsakodnevni praksi, to pomeni, da postanejo novo standardno zdravljenje.
Temelj vsake klinične raziskave je načrt klinične raziskave, tako imenovani protokol. Ta natančno opredeljuje namen klinične raziskave, pogoje za vključitev, vse postopke in preiskave, ki jih bo treba opraviti (na primer odvzeme krvi, tumorskega tkiva, različna slikanja …), vrsto zdravljenja, režim zdravljenja in termine obiskov pri zdravniku ali drugem zdravstvenem osebju. V raziskavi so navadno predvidene dodatne preiskave ali dodatni obiski zdravnika (v primerjavi s standardnim zdravljenjem), kar je za bolnika prednost z vidika nadzora bolezni, vendar lahko tudi obremenjujoče. Rezultati številnih analiz, ki so opravljene v raziskavi, morda ne koristijo neposredno bolniku, ki je v raziskavo vključen, vendar pa spoznanja lahko pomembno prispevajo k boljšemu razumevanju bolezni in so temelj za boljšo obravnavo bodočih bolnikov. Pogosto so del raziskave različni vprašalniki, s katerimi raziskovalci ocenjujejo kakovost življenja bolnikov. Ohranjanje čim boljše kakovosti življenja bolnikov z rakom je eden od pomembnih ciljev številnih raziskav. Tudi izsledki takšnih vprašalnikov pomembno pripomorejo k ustreznejši izbiri zdravljenja bolnikov v prihodnosti.
Vsako zdravljenje ima tudi neželene učinke, to prav tako velja za zdravljenja v kliničnih raziskavah. Eden od ključnih ciljev vsake klinične raziskave, ne glede na fazo, je natančno spremljanje neželenih učinkov, večina kliničnih raziskav pa spremlja tudi kakovost življenja. V raziskavah so neželeni učinki natančno opisani glede na težo izraženosti. Pri oceni so raziskovalcem v pomoč standardizirane lestvice, ki opisujejo stopnjo izraženosti posameznega neželenega učinka oziroma zapleta. To mogoča medsebojno primerljivost izsledkov raziskav. Za namen ocene kakovosti življenja pa so na voljo standardizirani vprašalniki, ki jih bolniki izpolnijo v določenih časovnih točkah, kot jih predvideva protokol raziskave. Dobrobit bolnikov je vedno na prvem mestu. Protokol klinične raziskave natančno opredeljuje tudi ukrepe, ki so potrebni ob pojavu morebitnih neželenih učinkov (na primer: manj invaziven kirurški poseg, dodatna zaščita pri obsevanju, začasna prekinitev sistemskega zdravljenja, dodatni odmerki zdravil proti slabosti …). Protokol klinične raziskave tudi natančno opredeljuje, v katerih primerih je treba zaradi morebitnih neželenih učinkov novo obliko zdravljenja trajno prekiniti.
Kako se lahko vključim v klinično raziskavo?
S kliničnimi raziskavami, v katere se lahko vključite, vas bo seznanil vaš onkolog (zdravnik, ki vas vodi zaradi raka). Preden se odločite za sodelovanje v klinični raziskavi, vam bo zdravnik razložil namen raziskave, podrobnosti o poteku klinične raziskave, pogovorila se bosta o tem, kaj bi sodelovanje pomenilo za vas in kakšne so za vas še druge možnosti zdravljenja ali zdravstvene oskrbe.
Vsaka klinična raziskava ima vnaprej opredeljene kriterije za vključitev. Ti so natančno opisani v protokolu klinične raziskave. Vaš zdravnik bo, včasih tudi po posvetu s kolegi drugih strok na multidisciplinarnem konziliju (na primer z radioterapevti ali kirurgi), presodil, ali ustrezate pogojem za vključitev v določeno klinično raziskavo.
Zdravnik vam bo poleg ustnega pojasnila raziskave dal tudi dokument z informacijami o klinični raziskavi. Dokument lahko odnesete domov. Svetujemo, da si vzamete dovolj časa in ga v miru preberete. Napišite si vsa vprašanja, ki se vam zastavijo ob branju, in jih postavite zdravniku ali drugemu zdravstvenemu osebju, ki sodeluje pri tej raziskavi. Šele ko boste prejeli odgovore na vsa vprašanja, se odločite, ali v raziskavi želite sodelovati. Če se boste za sodelovanje odločili, boste v podpis prejeli obrazec za informirano soglasje. S podpisom tega soglašate s prostovoljno vključitvijo v raziskavo. Pomembno pa je, da veste, da lahko svojo odločitev kadar koli prekličete in iz raziskave izstopite, ne da bi bila za to potrebna vaša utemeljitev. Izstop iz raziskave nikakor ne bo vplival na vašo nadaljnjo obravnavo, vaše pravice ali na odnos zdravnika ali drugega zdravstvenega osebja do vas.
Kako poteka klinična raziskava? Kdo jo vodi in nadzoruje?
Zdravljenje v klinični raziskavi poteka v skladu s strogimi znanstvenimi in etičnimi pravili in sledi skrbno pripravljenemu protokolu. Tako je zagotovljena najvišja možna stopnja zaščite bolnika, obenem pa omogoča pridobitev zanesljivih in verodostojnih rezultatov. Protokol raziskave pripravi raziskovalec ali raziskovalna skupina, pregledajo in potrdijo pa ga neodvisne pristojne komisije. Najpomembnejša za to pristojna komisija v Republiki Sloveniji je Komisija za medicinsko etiko Republike Slovenije (KME RS), obstajajo pa tudi druge, ki imajo podobna pooblastila in so omejene na posamezno institucijo. Na Onkološkem inštitutu Ljubljana (OIL) imamo v ta namen Komisijo za strokovno oceno protokolov raziskav in Etično komisijo OIL. Naloga članov komisije je, da skrbno proučijo varnost preskušane nove obravnave, učinkovitost, razmerje med koristjo in morebitnim tveganjem ter ustreznost zaščite bolnikov oziroma njihovih pravic. Vsaka klinična raziskava mora potekati v skladu z visokimi standardi dobre klinične prakse, zdravniškim kodeksom in zakonodajo.
Protokol raziskave morajo upoštevati in v skladu z njim ravnati vsi v klinični raziskavi sodelujoči zdravstveni delavci. V skladu z mednarodnimi standardi in nacionalno zakonodajo so vsi v klinični raziskavi zbrani podatki zaupne narave. To pomeni, da vaša identiteta ostane skrita.
Zdravstvene ustanove, kjer potekajo klinične raziskave, imajo vpeljan strog sistem kakovosti in standardov za njihovo izvajanje. Vsi zdravstveni delavci in raziskovalci so zavezani, da jim sledijo. Za nadzor nad izvajanjem raziskav so pristojni pooblaščeni državni in mednarodni zdravstveni organi. V Republiki Sloveniji je krovni organ, ki je zadolžen za nadzor nad ustreznim izvajanjem kliničnih preskušanj Javna agencija Republike Slovenije za zdravila in medicinske pripomočke (JAZMP).
Kako lahko izvem, katere klinične raziskave so trenutno na voljo?
Informacijo o kliničnih raziskavah, v katere se lahko vključite, vam bo predstavil vaš zdravnik. Seznam kliničnih raziskav, ki potekajo na OI Ljubljana, je na voljo na spletni strani inštituta: https://www.onko-i.si/raziskovanje/klinicne-raziskave. Sezname mednarodnih raziskav, ki potekajo v drugih institucijah in v katere so vključeni tudi bolniki OI Ljubljana, najdete na domačih straneh akademskih raziskovalnih združenj, na primer: www.eortc.be, www.ibcsg.org.
Pogosto zastavljena vprašanja in dileme bolnikov pred vključitvijo v klinično raziskavo
V nadaljevanju je napisanih nekaj vprašanj, ki so jih zastavili bolniki ali njihovi svojci po tem, ko jim je bila predlagana vključitev v klinično raziskavo. Če se tudi vam zastavljajo takšna ali podobna vprašanja, jih postavite svojemu zdravniku ali drugim članom raziskovalnega osebja.
- Zakaj se ta raziskava izvaja?
- Kako bo raziskava potekala? Katere teste in kakšno zdravljenje vključuje?
- Kaj že vemo o novem načinu zdravljenja, ki je v preskušanju?
- Katere so druge možnosti mojega zdravljenja? Kakšne so prednosti in kakšne slabosti?
- Kako bo sodelovanje v raziskavi vplivalo na moje vsakdanje življenje?
- Kako bo sodelovanje v raziskavi vplivalo na spremljajoče bolezni, ki jih imam? Ali bom moral prenehati z jemanjem svojih rednih zdravil?
- Kako dolgo bo raziskava trajala?
- Ali bom imel zaradi sodelovanja v raziskavi kakšne stroške?
- Ali bom imel po zaključku raziskave še kontrolne preglede?
- Ali bom obveščen o rezultatih raziskave?

